Neuropatía Periférica Diabética
¿Qué es la Neuropatía Periférica Diabética?
La neuropatía periférica diabética (NPD) es una complicación común de la diabetes, y su causa subyacente es la hiperglucemia crónica (niveles altos de azúcar en la sangre). Con el tiempo, los niveles elevados de glucosa provocan varios cambios bioquímicos y estructurales que resultan en daño a los nervios, especialmente a los nervios periféricos (nervios fuera del cerebro y la médula espinal).
La neuropatía diabética es el tipo más común de neuropatía periférica, afectando aproximadamente al 50% de las personas con diabetes, especialmente aquellas que han tenido la condición durante varios años o que tienen niveles de azúcar en la sangre mal controlados. Este tipo de neuropatía ocurre cuando los niveles elevados de azúcar en la sangre causan daño a los nervios periféricos, comúnmente en los pies, piernas y manos. El daño interfiere con la función normal de los nervios, lo que lleva a síntomas como entumecimiento, hormigueo, dolor y debilidad. Como la principal causa de la neuropatía periférica, la neuropatía diabética es una preocupación significativa para las personas con diabetes, lo que subraya la importancia de una detección temprana, un control adecuado del azúcar en la sangre y una intervención oportuna para manejar los síntomas y prevenir un mayor daño nervioso.
¿Cuáles son los síntomas más comunes de la neuropatía periférica diabética?
- Entumecimiento o hormigueo en los pies, manos o piernas
- Dolor ardiente o agudo, punzante en los pies o manos
- Sensación de «alfileres y agujas», especialmente en las extremidades
- Pérdida de coordinación y equilibrio, lo que dificulta caminar
- Sensibilidad aumentada al tacto, causando incomodidad o dolor por toques ligeros (por ejemplo, de las sábanas de la cama)
- Debilidad muscular, especialmente en las piernas inferiores o los pies
- Dolor que empeora por la noche, a menudo dificultando el sueño
- Deformidades en los pies, como los dedos en martillo o el pie de Charcot, debido a la debilidad muscular
- Pérdida de reflejos, particularmente en los pies y tobillos
- Dificultad para sentir cambios de temperatura, lo que puede llevar a quemaduras o congelaciones
- Úlceras o heridas en los pies que tardan en sanar
- Piel seca y agrietada en los pies debido a la sudoración reducida y la mala circulación
- Pie caído, donde el pie se arrastra o no se puede levantar adecuadamente al caminar
- Sensaciones agudas, similares a calambres o espasmos musculares en los pies o piernas
- Pérdida de sensibilidad en las extremidades, aumentando el riesgo de lesiones
Estos síntomas ocurren cuando los nervios periféricos en los brazos, manos, pies y piernas se dañan debido a los altos niveles de azúcar en la sangre. La intervención temprana y el manejo adecuado son esenciales para reducir el daño nervioso adicional y mejorar la calidad de vida.
¿Qué causa la neuropatía diabética?
La neuropatía periférica diabética (NPD) es una complicación común de la diabetes, y su causa subyacente es la hiperglucemia crónica (niveles altos de azúcar en la sangre). Con el tiempo, los niveles elevados de glucosa provocan varios cambios bioquímicos y estructurales que resultan en daño a los nervios, especialmente a los nervios periféricos (nervios fuera del cerebro y la médula espinal). Los mecanismos clave involucrados incluyen:
Estrés metabólico y daño oxidativo
(activación de la vía del poliol)
En la hiperglucemia, el exceso de glucosa se desvía hacia la vía del poliol, donde la enzima aldosa reductasa convierte la glucosa en sorbitol. La acumulación de sorbitol dentro de las células provoca estrés osmótico, lo que daña las células de Schwann que forman la vaina de mielina de los nervios periféricos. Esto interrumpe la conducción nerviosa.

Estrés oxidativo
Los niveles elevados de glucosa aumentan la producción de especies reactivas de oxígeno (ROS), lo que lleva al daño oxidativo de las células nerviosas. Las mitocondrias, las estructuras productoras de energía en las células, son particularmente vulnerables, lo que afecta el suministro de energía necesario para el funcionamiento adecuado de los nervios.
Insuficiencia vascular y daño microvascular
El alto nivel de azúcar en la sangre daña los pequeños vasos sanguíneos (microangiopatía) que suministran sangre a los nervios. Estos pequeños vasos,
o vasa nervorum, proporcionan nutrientes esenciales y oxígeno a los nervios periféricos. El daño a estos vasos conduce a la isquemia
(suministro reducido de sangre), lo que causa la degeneración de las fibras nerviosas.
Endothelial Dysfunction
La hiperglucemia afecta la función de las células endoteliales, que recubren los vasos sanguíneos y regulan el tono vascular. Esto reduce aún más el flujo sanguíneo y la entrega de nutrientes a los nervios, contribuyendo al daño nervioso.
Inflamación crónica y respuesta inmune
Los niveles elevados de glucosa desencadenan una respuesta inflamatoria crónica. Las citoquinas proinflamatorias, como el factor de necrosis tumoral alfa (TNF-α) y las interleucinas, se regulan al alza y causan más daño a las fibras nerviosas y a las células de soporte. Daño mediado por el sistema inmune: Algunos estudios sugieren que las células del sistema inmune también pueden atacar los nervios periféricos en la diabetes, lo que agrava el proceso neuropático.
Productos finales de glicación avanzada (AGEs)
La hiperglucemia crónica resulta en la glicación no enzimática de proteínas, lípidos y ácidos nucleicos, formando productos finales de glicación avanzada (AGEs). Los AGEs se acumulan en los nervios periféricos, los vasos sanguíneos y las células de Schwann, causando daño estructural y alterando la función de estos tejidos. Los AGEs también contribuyen al estrés oxidativo y la inflamación.
Daño axonal y desmielinización
Axonal Degeneration: The metabolic and vascular stress leads to axonal damage, particularly in long nerves, such as those that extend to the feet. This explains why diabetic peripheral neuropathy often starts in the lower extremities. Axonal degeneration impairs the transmission of signals between the nerves and muscles or sensory organs.
Demyelination: Schwann cells produce the myelin sheath, which insulates nerves and allows for the rapid transmission of nerve signals. Damage to Schwann cells leads to demyelination, resulting in slower nerve conduction and disrupted sensory or motor function.
Estructuras afectadas por la diabetes
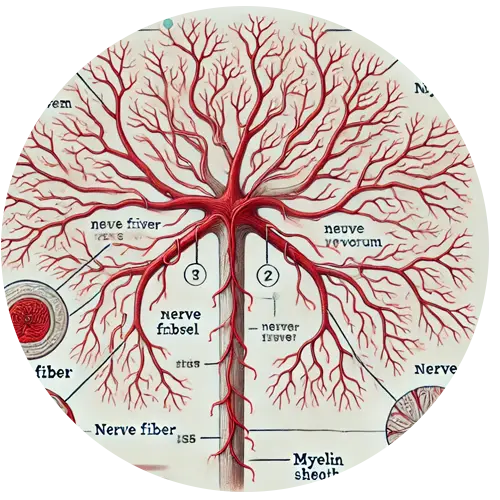
Nervios periféricos: Los nervios sensoriales, motores y autonómicos se ven afectados, pero los nervios sensoriales suelen ser más vulnerables, lo que lleva a síntomas como entumecimiento, hormigueo y dolor.
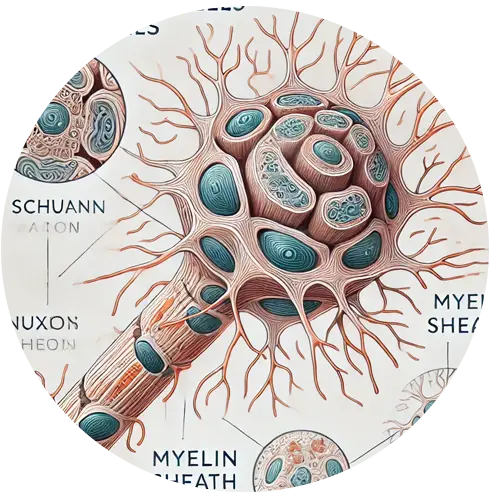
Células de Schwann: Células de soporte que forman la vaina de mielina alrededor de los nervios, las cuales son cruciales para el funcionamiento adecuado de los nervios.
Vasa Nervorum: Pequeños vasos sanguíneos que suministran sangre a los nervios periféricos, los cuales se dañan, lo que lleva a la isquemia nerviosa.

Axones nerviosos: Las proyecciones largas de las neuronas que transmiten señales a otras neuronas, músculos o glándulas.
¿Cuáles son los diferentes tipos de neuropatía diabética?
Existen varios tipos de neuropatía diabética, cada uno afectando diferentes partes del sistema nervioso. Los principales tipos de neuropatía diabética son:

Neuropatía Periférica
La neuropatía periférica es la forma más común de neuropatía diabética. Afecta los nervios sensoriales en las extremidades, particularmente en los pies y las piernas, aunque también puede afectar las manos y los brazos. Esta condición generalmente comienza con entumecimiento o sensaciones de hormigueo en los dedos de los pies y, gradualmente, se extiende hacia las piernas o los brazos. A menudo se asocia con dolor, debilidad y pérdida de coordinación.
Neuropatía Autonómica
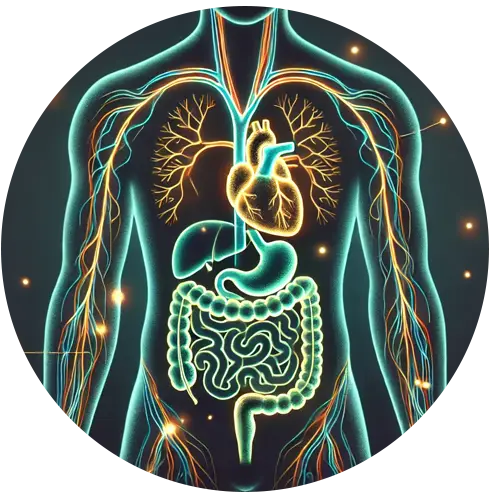
La neuropatía autonómica afecta los nervios que controlan las funciones corporales involuntarias, como la frecuencia cardíaca, la presión arterial, la digestión y la sudoración. El daño a estos nervios puede causar una variedad de síntomas, incluyendo alteraciones en la frecuencia cardíaca, problemas digestivos y dificultades en el control de la vejiga. También puede provocar irregularidades en la presión arterial y dificultad para regular la temperatura corporal.

Neuropatía Proximal
La neuropatía proximal, también conocida como amiotrofia diabética, afecta típicamente las caderas, los muslos y los glúteos. Suele causar dolor intenso y debilidad muscular, especialmente en las piernas. Esta condición es más común en adultos mayores con diabetes y puede afectar un lado del cuerpo antes de comprometer ambos lados.

Neuropatía Focal
Focal neuropathy affects a single nerve or a specific group of nerves, typically in the head, torso, or legs. It can cause sudden pain, weakness, or paralysis in the affected area. Common forms of focal neuropathy include pain around the eyes, difficulty moving a particular muscle, or chest pain that mimics a heart attack.
¿Cómo se diagnostica la neuropatía periférica diabética en el Neuropathy Relief Center of Miami?
En el Neuropathy Relief Center of Miami, se realizará una consulta sobre neuropatía para comprender sus síntomas individuales, molestias y antecedentes médicos. Después de la consulta, el Dr. Alfonso llevará a cabo un examen de neuropatía y, si es necesario, ordenará pruebas avanzadas adicionales para ayudar a diagnosticar su condición específica de neuropatía.
Durante su examen físico y neurológico especializado en neuropatía, el Dr. Alfonso evaluará sus funciones motoras y sensoriales. Utilizará múltiples pruebas para medir la fuerza, tamaño y tono muscular, reflejos, equilibrio y coordinación, así como su capacidad para sentir diferentes sensaciones (vibraciones, calor, frío, objetos afilados, romos y el tacto ligero). También se realizarán pruebas ortopédicas y, si es necesario, radiografías para determinar si existe un tipo de neuropatía por compresión o atrapamiento en combinación con la neuropatía periférica diabética.
Tras completar la consulta y el examen de neuropatía, el Dr. Alfonso y su equipo médico analizarán a fondo sus resultados, determinarán si es un buen candidato para un tratamiento especializado de neuropatía y desarrollarán su plan de tratamiento y recomendaciones.
¿Cuál es el mejor tratamiento para la neuropatía diabética y por qué?

La causa subyacente de la neuropatía periférica diabética es la hiperglucemia prolongada, que provoca daño metabólico, vascular e inflamatorio en los nervios periféricos. Se produce un daño específico en los axones, las células de Schwann y los pequeños vasos sanguíneos que irrigan los nervios, lo que lleva a una conducción nerviosa deficiente, degeneración nerviosa y los síntomas característicos de la neuropatía.
Actualmente, la medicina convencional no tiene una cura para las personas que padecen neuropatía periférica.
A los pacientes se les recetan medicamentos potentes (analgésicos, antidepresivos, anticonvulsivos) que no tratan la causa del daño en los nervios periféricos, lo que provoca dolor, entumecimiento, decoloración, calambres, síndrome de piernas inquietas y problemas de equilibrio.
Lamentablemente, estos medicamentos no rehabilitan los vasos sanguíneos ni los nervios periféricos dañados que están causando los síntomas de la neuropatía (muerte celular nerviosa), lo que resulta en un empeoramiento de la condición.
El Protocolo de Tratamiento para la Neuropatía del Dr. Alfonso es un tratamiento altamente exitoso, libre de medicamentos, no quirúrgico, seguro y efectivo, que ha ayudado con éxito a muchos pacientes que padecen neuropatía diabética.
A diferencia de los tratamientos tradicionales que se centran principalmente en enmascarar los síntomas de la neuropatía diabética, el Protocolo de Tratamiento para la Neuropatía del Dr. Alfonso busca abordar las causas subyacentes de la neuropatía periférica. Este enfoque integral combina terapias especializadas para rehabilitar los nervios dañados y restaurar su función.
El plan de tratamiento, adaptado a las necesidades de cada paciente mediante consulta, examen y diagnóstico, incluye:

Mejora de la circulación: Aumentar el flujo sanguíneo hacia los nervios periféricos dañados incrementa el suministro de oxígeno y nutrientes esenciales para la recuperación de los vasos sanguíneos y los nervios.
Regeneración nerviosa: Estimular el crecimiento de nuevas células nerviosas ayuda a reparar los nervios periféricos dañados, promoviendo una recuperación a largo plazo.

Eliminación de la compresión nerviosa: Eliminar el atrapamiento mecánico o la compresión en la columna vertebral y las extremidades permite que los nervios vuelvan a funcionar correctamente. Al abordar las causas raíz de la neuropatía diabética, este protocolo ayuda a restaurar la salud nerviosa en lugar de solo aliviar el dolor.
¿Qué tan exitoso es el Protocolo de Tratamiento para la Neuropatía del Dr. Alfonso en la neuropatía diabética?
Vemos una tasa de mejora estimada del 85% en nuestros pacientes. Cada caso es único, con factores complicantes específicos, y los resultados varían según la adherencia al tratamiento, la cronicidad y otras condiciones de salud.
Nuestros pacientes reportan mejoras en los síntomas de la neuropatía diabética y en la pérdida funcional, incluyendo reducción del ardor, dolor punzante y agudo, sensación de agujas y alfileres, entumecimiento y hormigueo. También experimentan una mejoría en el equilibrio y la capacidad para caminar, un sueño más reparador y la posibilidad de disfrutar de actividades normales con amigos y familiares.
Llámenos para una consulta gratuita
(305) 275-7475
Solicita una consulta gratuita con el Dr. Alfonso para saber cómo puedes tratar de forma natural tus síntomas de Neuropatía sin procedimientos invasivos, cirugía ni medicamentos perjudiciales.